政府が24日に閣議決定した規制改革実施計画には、保険適用と適用外の治療を併用できるようにする保険外併用療養費制度で評価療養、選定療養に続く新たなカテゴリーとして「患者申出療養(仮称)」の新設を盛り込んだ。
新たな仕組みでは、一部の先進医療に限られている保険外診療を、癌や難病等の患者からの申し出を起点とし、患者の希望と専門家の審査に基づいて国内未承認薬や適応外薬等を迅速に保険外併用療養として使えるようにすることを目指している。
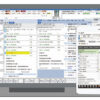
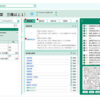
診療は、未承認薬を用いた治療等に豊富な経験を持つ「臨床研究中核病院」と地域の医療機関が連携して行い、患者が身近な場所で受診できる体制を整える。中核病院は、現行15カ所にとどまらず、要件を満たした場合は追加し、実施する医療機関を大幅に増やすことも特徴だ。
現行の保険外併用療養費制度で平均6~7カ月を要している審査期間の大幅な短縮も図る。過去に治療例がある場合は臨床研究中核病院が2週間で審査し、前例がない治療でも中核病院が実施計画を作って国に申請し、原則6週間で受診できるかどうかの結論を得る。治療の安全性・有効性は、新設される専門家会議と中核病院が確認する。
新制度で実施される治療は、保険収載に向けて治験などに進むための判断ができるよう、実施計画を作成し、国が確認する方向性も打ち出している。
実施医療機関の拡充や審査期間の短縮など、患者にとってのメリットが期待できそうだが、新制度は医療を提供する側の医師と、医療を受ける側の患者・国民の間に双方向のコミュニケーションが確立されることが不可欠となる。
新制度が機能するためには、医師と患者が対等な立場で治療方針について議論することが必要だが、医師と患者の関係性が対等でなかったり、患者の医療知識に格差のある状況では、困難と考えざるを得ない。
一方、政府が同日に閣議決定した日本再興戦略には、世界に先駆けて日本での開発が見込まれる医薬品や医療機器、再生医療等製品を迅速に承認するための「先駆け審査指定制度」と、未承認・適応外薬の開発要請の対象を欧米の未承認薬にまで拡大する「未承認薬迅速実用化スキーム」を柱とする「先駆けパッケージ戦略」が盛り込まれた。
中でも、未承認薬迅速実用化スキームは、未承認薬・適応外薬検討会議で企業に開発要請を行う対象を、これまでの「海外で承認済みだが国内未承認の医薬品」から、「一定の要件を満たす海外未承認・適応外薬」にまで広げ、欧米で未承認でも優れた試験成績を示す論文が公表されている医薬品・医療機器であれば開発要請の対象とする。
患者申出療養と未承認薬のスキームは、いずれも癌や難病患者の未承認薬や適応外薬へのアクセスをこれまで以上に早めるという点で目的が一致している。医師と患者との間の双方向性が不十分な現状を考えれば、新スキームの役割はより重要になってくるのかもしれない。